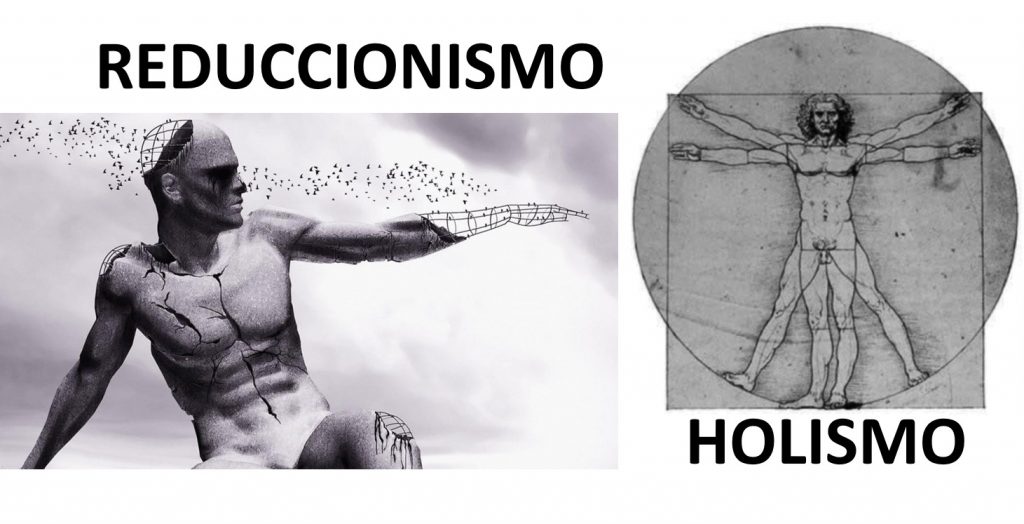
El reduccionismo es el enfoque filosófico según el cual la reducción es necesaria y suficiente para resolver diversos problemas de conocimiento
Se ha intentado en diversas ocasiones reducir la biología a la química o la física. En este caso, el reduccionista afirma que la biología «no es más que» o «es en última instancia» química o física, con lo que niega que la biología se refiera a propiedades que están más allá del alcance de la química o la física o incluya conceptos, explicaciones o métodos propios, que no pertenecen al ámbito de la química o física.
A lo largo de la historia también se han hecho intentos, cuando no acciones concretas que lo lograron en gran medida, por parte de la medicina afirmando que la enfermería no era más que una rama de la medicina y negando que la enfermería tuviese conocimientos propios como ciencia que fuesen más allá de los que le proporcionaba la medicina.
Con lo dicho, queda claro que el problema del reduccionismo o, mejor dicho, el problema de la reducción, es pertinente respecto de otros problemas, entre ellos los de la estructura de las teorías científicas, las relaciones interdisciplinarias, la naturaleza de la explicación, la unidad del método científico y de la ciencia en general.
Este reduccionismo fue disminuyendo en la medida en que la enfermería creó sus teorías propias, configuró un paradigma alejado del de la medicina y se constituyó progresivamente como ciencia en relación con otras disciplinas tanto de las ciencias de la salud como de otras ciencias.
El difícil desarrollo científico de la enfermería, plagado de ataques y mermado por las barreras permanentes para impedir que avanzase, no impidió el que se fuese haciendo un hueco en la comunidad científica y se situase finalmente al mismo nivel que cualquier otra disciplina.
Sin embargo, este nivel de supuesta y aparente igualdad en el ámbito académico-disciplinar no tuvo la misma progresión en el contexto profesional, en donde, además de las evidentes dificultades derivadas de la miscelánea formativa de las enfermeras, se ha tenido que convivir con una vigilancia y un acoso exhaustivos por parte de una parte de los médicos que siempre han identificado como una amenaza para su prestigio, influencia, imagen, poder… el desarrollo de la enfermería. Esta influencia sobre la enfermería les permitió mantenerla controlada con el beneplácito y connivencia de las autoridades sanitarias que han sido siempre casi exclusivamente médicos.
Cuando las evidencias científicas, el fortalecimiento de los conocimientos propios, el pensamiento crítico, la concepción de pertenencia a una disciplina… fueron configurando competencias profesionales definidas, fuertes y autónomas, las alarmas de la clase médica saltaron y los resortes del reduccionismo se volvieron a activar con el fin de que nadie ni nada les hiciese la más mínima sombra.
Lo que sucede es que, en esa preocupación enfermiza por paralizar, eliminar o menospreciar el crecimiento enfermero al tratarlo como secundario o subsidiario a su propio conocimiento, no se percatan que el reduccionismo también lo aplican a su propio conocimiento al reducir los conceptos de su campo de actuación a los de otro campo con un nivel de complejidad inferior; reduciéndolos a una idea mecanicista, equiparando la complejidad orgánica —que aún permanece en las sombras, lejos de la reflexión— con una máquina. Este posicionamiento reduccionista les sitúa en el paradigma conocido como DRSE (Disyunción o aislamiento, Reducción, Simplificación, Exclusión), traspasando los límites de la coherencia científica para situarse en los de la visceralidad enfermiza.
Mientras tanto la enfermería se ha situado precisamente en el lado contrario al reduccionismo, es decir, en las corrientes del pensamiento holístico que reivindicaban la globalidad y afirmaban que “el todo es mayor que la suma de sus partes”.
Y es precisamente en base a ese posicionamiento y mirada holísticos, en clara discrepancia con el reduccionismo, por lo que emergió la presencia del paradigma DRSE en la medicina a manera de lógicas de pensamiento y como premisas ocultas del conocimiento, lo que estableció una clara línea de demarcación entre el pensamiento complejo y el holístico como ya hiciera E. Morin[1].
Desde la perspectiva holística de la ciencia enfermera la propuesta de teorías, conocimientos y conceptos integradores o inclusivos en las ciencias de la salud, son percibidos por los médicos como desviaciones subjetivas, como intromisiones ilegítimas, como motivos de desconfianza y de alerta ante la posible tergiversación de «los hechos evidentes por sí mismos» (la tradición sintética del conocimiento, excluida por el paradigma DRSE). Desde ese reduccionismo, además, únicamente las ideas descriptivas que se pueden poner a prueba directamente en los montajes de observación (las hipótesis) pueden prosperar e influir en la manera mecanicista de entender el proceso vital y sus interacciones. Sin embargo, el planteamiento integral realizado por las enfermeras se entiende que forma parte de las inquietudes cognitivas de estas solamente por excepción, siendo generalmente desestimadas y excluidas del campo de las ciencias. En el mejor de los casos son consideradas aportaciones filosóficas entendidas como “harina de otro costal”. Como consecuencia este posicionamiento el discurso científico se empobrece y desvirtúa por la escasez del pensamiento explicativo integrador.
Por otra parte, el reduccionismo que imponen de manera sistemática los médicos persigue que tan solo sean valorados sus conocimientos como socialmente prioritarios y que el de otras ciencias, como la enfermería, sean tachadas de especulativas, idealistas, poco prácticas o pasadas de moda y, por lo mismo, prescindibles o en todo caso subsidiarias de la medicina.
Últimamente este acoso reduccionista de los médicos está aumentando al identificar que su campo de actuación está siendo invadido por parte de las enfermeras a través de competencias profesionales que ellos consideran exclusivas y excluyentes, como es el caso de la denominada prescripción enfermera que tanta reacción contraria está generando.
En este sentido en la Comunitat Valenciana, tras la firma de la Resolución de la Consellera de Sanitat Universal i Salut Pública de la Generalitat Valenciana, por la que se regula la acreditación de las enfermeras como prescriptoras, determinados partidos políticos (Ciudadanos) y sectores médicos (Colegio de Médicos de Alicante y Sindicato Médico), han hecho interpelaciones parlamentarias, en el primero de los casos, o emitido comunicados, en el segundo, en los que cuestionan, critican, menosprecian y rechazan las medidas dispuestas en la citada resolución para que se haga efectiva la prescripción enfermera como ya sucede en otras comunidades autónomas.
Sus planteamientos, a los que he respondido[2], son reduccionistas a la vez que manipuladores, demagógicos, malintencionados, descalificadores e incluso alarmistas.
Lo que sucede es que los médicos se han acostumbrado a que los decisores políticos en el ámbito de la sanidad han sido casi exclusivamente médicos, que siempre han decidido en favor de sus planteamientos. Cuando aparece alguno que no es médico, como es el caso de la Consellera, que su preocupación no es tanto dar respuesta a las demandas de los médicos como a las de la población, las decisiones que se toman pueden ser entendidas como contrarias a sus intereses y por tanto ataques a su competencia profesional. Claro ejemplo, nuevamente, de reduccionismo. En este caso de pensamiento.
En el caso que nos ocupa, la prescripción enfermera, no se han percatado que nuestro posicionamiento holístico enfermero lo que persigue es dar una atención integral, integrada e integradora de la atención, alejada de cualquier otro interés como los que ellos esgrimen en un posicionamiento victimista, alejado de la realidad y de la evidencia científica. Su prescripción, la médica, obedece a su reduccionismo por órganos, aparatos y sistemas mecanicista, parcial, tecnológico y biologicista. Nuestra prescripción, la enfermera, obedece a un holismo en el que los problemas de salud identificados precisan de respuestas integrales en las que se incorpora dicha prescripción, alejada de la perspectiva mecánica para situarla en la del proceso vital en el que las emociones, los sentimientos, los valores, la cultura… forman parte inseparable de la prescripción que se realice sea esta farmacológica o no y que, entre otras razones, hace que sea más eficaz y eficiente aunque les cueste reconocerlo.
Tal como dice el filósofo Peter Sloterdijk “La vida actual no invita a pensar”, pero esto no puede ser ni excusa ni base para manipular a una sociedad que sigue identificando casi exclusivamente como protagonistas únicos de la salud a los médicos, como producto del reduccionismo social al que la han sometido, logrando, como decía el desaparecido Zygmunt Bauman, que “La verdad que libera a los hombres suela ser la verdad que los hombres prefieren no escuchar”.
La incorporación de profesionales de diferentes disciplinas, enfermeras, trabajadoras sociales, psicólogos…, en puestos con capacidad de decisión en los organigramas de los servicios de salud se antoja no tan solo oportuna sino imprescindible para acabar con el reduccionismo institucional que mantiene modelos caducos, poco resolutivos e ineficientes, además de hacerlo con un claro reduccionismo de las políticas de personal con una manifiesta y evidente desproporción en la dotación de profesionales de una u otras disciplinas por criterios que obedecen exclusivamente a presiones de los lobbies profesionales y en clara contradicción con las indicaciones, recomendaciones y propuestas de los principales organismos de salud internacionales.
Tratar de defender la legítima competencia médica negando la también legítima competencia enfermera es, en sí mismo, otro claro ejemplo de reduccionismo que debería ser controlado con el fin de lograr una adecuada, eficaz, eficiente, a la vez que necesaria interrelación, entre ambas disciplinas para el bien general de las personas, familias y comunidad a las que médicos y enfermeras atendemos. Ambas son necesarias, pero ninguna de ellas es ni puede ser exclusiva ni excluyente.
[1] E. Morin El pensamiento subyacente. El método IV. Las ideas. Cátedra, Madrid (1998), pp. 216-244 View Record in Scopus Google Scholar
[2] http://efyc.jrmartinezriera.com/2019/07/04/la-ignorancia/